Кишечные бактериальные инфекции представляют собой широко распространенную группу заболеваний, вызванных различными патогенными бактериями. Эти инфекции могут привести к серьезным осложнениям, если их не диагностировать и не лечить своевременно. В данной статье мы рассмотрим современные методы диагностики и лечения кишечных бактериальных инфекций.
1. Патогенез кишечных бактериальных инфекций
Кишечные бактериальные инфекции возникают при попадании патогенных микроорганизмов в организм, что может произойти через загрязненные продукты питания, воду или контакт с инфицированными людьми. Наиболее распространенными возбудителями являются:
- Escherichia coli (штаммы, вызывающие диарею);
- Salmonella;
- Shigella;
- Campylobacter;
- Clostridium difficile.
Эти бактерии могут вызывать различные клинические проявления, включая диарею, абдоминальные боли, лихорадку и рвоту. Патогенез зависит от типа возбудителя и состояния иммунной системы пациента.
2. Методы диагностики кишечных инфекций
Эффективная диагностика кишечных бактериальных инфекций включает в себя несколько этапов:
2.1. Клинический осмотр и анамнез
Первоначально врач собирает анамнез и проводит клинический осмотр, чтобы определить симптомы и возможные источники инфекции. Важно выяснить, когда начались симптомы, какие продукты питания были употреблены и был ли контакт с больными людьми.
2.2. Лабораторные исследования
Лабораторная диагностика включает:
- Кал на наличие патогенов: анализ кала позволяет выявить присутствие бактерий, токсинов или их антигенов.
- Культуральный метод: посев образца кала на специальные питательные среды, что позволяет идентифицировать специфические бактерии.
- Полимеразная цепная реакция (ПЦР): современный метод, позволяющий обнаружить ДНК патогенов с высокой чувствительностью и специфичностью.
2.3. Серологические тесты
Серологические исследования могут быть полезны для диагностики некоторых инфекций, таких как Salmonella и Shigella, путем определения специфических антител в сыворотке крови.
3. Лечение кишечных бактериальных инфекций
Лечение кишечных инфекций зависит от возбудителя, тяжести заболевания и состояния пациента. Основные подходы к лечению включают:
3.1. Обезвоживание и регидратация
При кишечных инфекциях часто наблюдается диарея и рвота, что может привести к обезвоживанию. Важно обеспечить адекватное потребление жидкости и электролитов:
- Оральная регидратация: использование растворов для пероральной регидратации, содержащих соли и глюкозу.
3.2. Антибиотикотерапия
Антибиотики используются для лечения бактериальных инфекций, но их назначение зависит от типа бактерий и уровней резистентности:
- Пенициллины и цефалоспорины: эффективны против большинства грамотрицательных бактерий.
- Макролиды: применяются для лечения Campylobacter и некоторых штаммов Salmonella.
- Фторхинолоны: используются при тяжелых инфекциях, особенно связанных с E. coli.
3.3. Пробиотики
Пробиотики могут помочь восстановить нормальную микрофлору кишечника после антибиотикотерапии и снизить риск повторных инфекций.
4. Профилактика кишечных бактериальных инфекций
Профилактика играет ключевую роль в снижении заболеваемости:
- Соблюдение правил гигиены (мытье рук перед едой);
- Приготовление пищи при достаточной температуре;
- Избежание употребления непроверенной воды и пищи.
Кишечные бактериальные инфекции могут быть серьезной угрозой для здоровья, однако современные методы диагностики и лечения позволяют эффективно справляться с этими заболеваниями. Важно помнить о профилактике и своевременном обращении к врачу при появлении симптомов, чтобы избежать возможных осложнений.
Благодарим за внимание! Будьте здоровы!
5. Современные тенденции в лечении кишечных бактериальных инфекций
С развитием медицинских технологий и антибиотикотерапии появляются новые подходы к лечению кишечных бактериальных инфекций. В последние годы акцент смещается на индивидуализированный подход, который учитывает генетические и микробиомные особенности пациентов.
5.1. Персонализированная медицина
Персонализированная медицина предполагает использование генетических тестов для определения наиболее эффективных антибиотиков для конкретного пациента. Это позволяет минимизировать риск побочных эффектов и развитие устойчивости к препаратам.
5.2. Иммунотерапия
Иммунотерапия представляет собой перспективный подход в лечении кишечных инфекций. Исследования показывают, что использование моноклональных антител может помочь организму более эффективно справляться с инфекцией, направляя иммунный ответ против патогенных микроорганизмов.
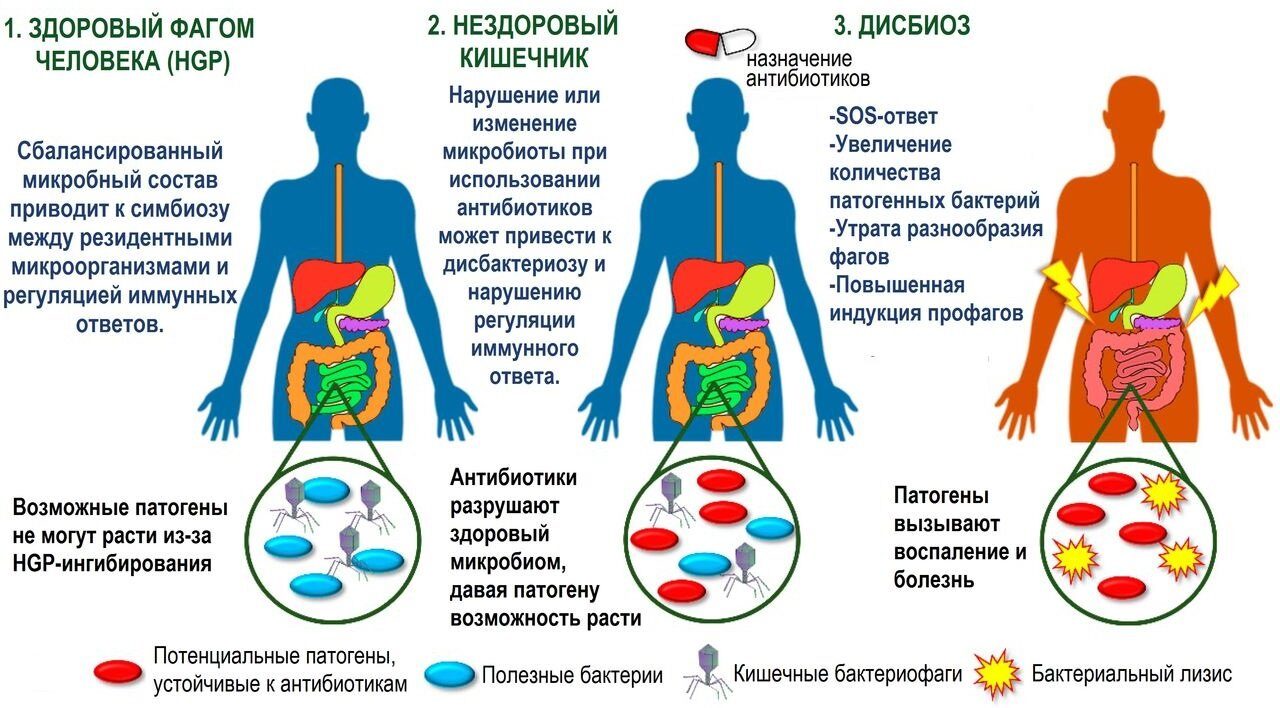
5.3. Фаготерапия
Фаготерапия, основанная на использовании бактериофагов — вирусов, которые инфицируют и уничтожают бактерии, становится все более популярной. Этот метод может быть особенно полезен в свете растущей устойчивости к антибиотикам и предоставляет альтернативный способ лечения бактериальных инфекций.
6. Влияние образа жизни на риск кишечных инфекций
Факторы образа жизни играют важную роль в предрасположенности к кишечным инфекциям. Здоровое питание, регулярные физические нагрузки и соблюдение правил гигиены могут значительно снизить риск заражения. Важно поддерживать баланс микрофлоры кишечника, что может быть достигнуто с помощью пробиотиков и пребиотиков.
Кишечные бактериальные инфекции представляют собой серьезную медицинскую проблему, требующую комплексного подхода к диагностике и лечению. Современные методы диагностики, такие как ПЦР и культуральные исследования, позволяют быстро и точно определить возбудителя. Лечение включает как традиционные антибиотики, так и новейшие методы, такие как иммунотерапия и фаготерапия.
Профилактика и осведомленность о факторах риска также играют важную роль в борьбе с кишечными инфекциями. Постоянные научные исследования и разработки новых методов лечения дают надежду на более эффективные стратегии управления этими заболеваниями в будущем.
Итак, знание о кишечных бактериальных инфекциях и их лечении может помочь как медицинским работникам, так и пациентам в принятии обоснованных решений для поддержания здоровья и предотвращения заболеваний.
7. Влияние антибиотикорезистентности на лечение кишечных инфекций
Антибиотикорезистентность становится одной из самых серьезных проблем в области здравоохранения, особенно в контексте лечения кишечных бактериальных инфекций. Бактерии, обладающие устойчивостью к антибиотикам, могут значительно усложнить лечение и увеличить риск осложнений.
7.1. Причины развития резистентности
Развитие резистентности часто связано с неправильным использованием антибиотиков:
- Необоснованное назначение: Часто антибиотики назначаются при вирусных инфекциях, где они неэффективны.
- Неполный курс лечения: Прерывание курса антибиотиков может не уничтожить все бактерии, что способствует выживанию резистентных штаммов.
- Широкое использование в ветеринарии: Применение антибиотиков в животноводстве также способствует распространению резистентных бактерий.
7.2. Последствия резистентности
Антибиотикорезистентность приводит к:
- Увеличению продолжительности лечения: Инфекции становятся труднее лечить, что требует более длительных и дорогостоящих терапий.
- Повышению заболеваемости и смертности: Пациенты с резистентными инфекциями имеют более высокий риск осложнений и летального исхода.
8. Новые подходы к лечению
В условиях увеличения резистентности к антибиотикам исследуются альтернативные подходы к лечению кишечных инфекций:
8.1. Фаготерапия
Фаготерапия представляет собой использование бактериофагов для целенаправленного уничтожения патогенных бактерий. Этот метод показывает эффективность против резистентных штаммов и может стать альтернативой традиционным антибиотикам.
8.2. Пробиотики и пребиотики
Применение пробиотиков и пребиотиков для восстановления нормальной микробиоты кишечника может не только снизить риск развития инфекций, но и улучшить общее состояние здоровья. Пробиотики способствуют укреплению иммунной системы и могут помочь в борьбе с патогенными микроорганизмами.
9. Роль общественного здравоохранения
Общественное здравоохранение играет ключевую роль в контроле кишечных инфекций и антибактериальной резистентности:
- Образование и информирование: Важность просвещения населения о правилах гигиены и профилактике кишечных инфекций.
- Мониторинг и контроль: Проведение регулярных исследований и мониторинга распространенности резистентных штаммов.
- Разработка и внедрение стандартов: Создание протоколов для рационального использования антибиотиков в медицине и ветеринарии.
Кишечные бактериальные инфекции представляют собой сложную медицинскую проблему, требующую междисциплинарного подхода к диагностике, лечению и профилактике. Понимание механизмов антибиотикорезистентности, внедрение новых методов лечения, таких как фаготерапия, и активные меры общественного здравоохранения могут значительно улучшить ситуацию с кишечными инфекциями. Эффективное управление этими заболеваниями требует совместных усилий медицинских работников, ученых и общества в целом.
В свете современных вызовов в области здравоохранения, знание о кишечных инфекциях и их лечении становится особенно важным для обеспечения здоровья населения и повышения качества жизни.




Отличная статья! Очень полезная информация о кишечных инфекциях и их диагностике. Узнала много нового!
Совершенно согласен с автором, диагностика действительно играет ключевую роль в лечении кишечных инфекций. Спасибо за статью!
Прочитала статью с интересом! Полезно знать о таких инфекциях и способах их выявления. Рекомендую всем!
Очень актуальная тема, особенно в наше время. Хорошо, что автор выделил основные патогены и методы диагностики.
Спасибо за подробное объяснение патогенеза кишечных инфекций. Это действительно помогает лучше понять проблему!
Статья написана доступным языком и содержит важные сведения. Особенно понравился раздел о лабораторных исследованиях.